ВВЕДЕНИЕ
Перфорация язвы желудка и 12-перстной кишки является одним из тяжелейших осложнений язвенной болезни. По сообщениям отечественных и иностранных авторов, прободные язвы составляют от 2 до 32% среди других осложнений язвенной болезни. Частота этого осложнения у больных язвенной болезнью колеблется, по данным различных авторов, от 2,6 до 53%.
В последние годы в связи с улучшением жизненного уровня населения и более успешным лечением неосложненных форм язвенной болезни число больных прободной язвой уменьшилось. Если еще два-три десятилетия назад среди причин разлитого перитонита прободная язва занимала второе место после деструктивного аппендицита, то в последние годы деструктивный холецистит отодвинул язвенные перфорации на третью ступень.
Причины перфорации при язвенной болезни разнообразны. Главными из них можно считать: прогрессирование деструктивного процесса в развитии язвы, нарушение пищевого режима и физическое напряжение, которое ведет к увеличению внутрижелудочного давления.
Многие авторы отмечают наибольшее количество перфораций в послеобеденные часы («Perforation nach mittag», по определению немецких авторов). Так, по данным А.Н. Спиридонова (1957), после обеда произошло 41,7% всех прободений. Вместе с тем предположение, что после обеда желудок переполнен пищей, стенки его растянуты и прободение является следствием этих механических условий, разделяют не все. В послеобеденные часы имеет место более сильное пептическое действие желудочного сока.
Известную роль в развитии перфораций может играть злоупотребление алкоголем. Имеет значение и токсико-аллергическое влияние некоторых медикаментов (аспирина, салицилатов, бутадиона), некоторых гормональных препаратов (преднизолона, кортизона, АКТГ). Поэтому назначение этих препаратов при хроническом течении язвенной болезни должно быть ограничено.
Большое значение в возникновении этого осложнения язвенной болезни имеют нервно-психические факторы. Например, во время
сильных бомбардировок Лондона в период второй мировой войны количество язвенных перфораций значительно увеличивалось.
Почти все хирурги, изучавшие прободную язву желудка и 12-перстной кишки, отмечают зависимость частоты прободения от времени года. Перфорации возникают большей частью весной, осенью и зимой. Так, по данным И.И. Неймарка, на весенний и зимний периоды приходится наибольшее количество больных — 59%.
Перфорация язвы встречается в любом возрасте, но максимальная частота отмечена между 20 и 50 годами.
Видео:Вебинар: «Перфоративная язва» - Егиев В.Н. (05.12.2017)Скачать

Перфорация желудка и двенадцатиперстной кишки чаще возникает у мужчин. По данным Г. Мондора, из 399 случаев перфораций 366 было у мужчин, а 33 -у женщин. Данные современных статистик аналогичны. Так, из 208 больных прободными язвами, лечившихся в клинике госпитальной хирургии Смоленского медицинского института с 1946 по 1962 г., мужчин было 190 (91,4%), женщин-18(8,6%). Таким образом, соотношения числа прободений у мужчин и женщин в среднем составляет 10:1, в то время как при неосложненных формах язвенной болезни это соотношение выглядит как 5:1 или 4:1.
Данные о локализации язвенных перфораций противоречивы. По мнению С.С. Юдина, главным образом перфорация наступает дуоденальных язв. По сводной статистике И.И. Неймарка, из 10771 прободения 56,2% падает на желудок и 43,8% — на двенадцатиперстную кишку. Подавляющее большинство перфораций локализуется на передней стенке желудка и двенадцатиперстной кишки. Встречаются и прободения язв задней стенки; иногда последние сочетаются с прободением язв передней стенки (перфоративные «целующиеся язвы»). Наиболее часто перфоративные язвы располагаются в области луковицы двенадцатиперстной кишки, в пилорическом отделе и по малой кривизне желудка, реже — в препилорическом, кардинальном отделах и по большой кривизне желудка.
Прободение язвы желудка и двенадцатиперстной кишки в настоящее время принято делить натри основные группы:
- открытое прободение в свободную брюшную полость;
- прикрытое прободение;
- атипичные формы прободения.
В подавляющем большинстве случаев наблюдается открытое прободение в свободную брюшную полость, которое вызывает развитие диффузного перитонита.
КЛАССИФИКАЦИЯ ПЕРФОРАТИВНЫХ ГАСТРОДУОДЕНАЛЬНЫХ ЯЗВ (Б.Д. Комаров, 1976)
По этиологии — язвенные и гормональные.
По локализации:
- малой кривизны
- передней стенки
- задней стенки
- большой кривизны
- антральные
- препилорические
- пилорические
- кардиальные
- передней стенки
- задней стенки
По течению:
Видео:Егиев В. Перфоративная язваСкачать

- прободение в свободную брюшную полость;
- прободение прикрытое;
- прободение атипичное.
После перфорации язв условно выделяют три периода:
- шок;
- мнимое благополучие;
- перитонит.
ДИАГНОСТИКА
При поступлении больного с подозрением на перфорацию гастродуоденальной язвы необходимо:
- Тщательно собрать жалобы и анамнез: обратить внимание на симптомы заболевания в момент перфорации (внезапная мучительная боль в верхней половине живота типа «удара кинжалом», ее иррадиация, поведение больного, занимаемая поза, наличие тошноты, рвоты, сухости во рту, жажды и др.), язвенные и косвенные признаки язвенной болезни, ее обострения (время года), связь с приемом пищи, алкоголя и лекарственных препаратов (ацетилсалициловая кислота, индометацин, фенилбутазон, напроксен, ибупрофен, преднизолон и др.), погрешности в диете, «малые симптомы» при раке желудка, сопутствующие заболевания.
- Провести полное клиническое обследование больного с тщательным исследованием локального статуса: участие живота в акте дыхания (неподвижность диафрагмы), тип дыхания (грудной, брюшной, смешанный, поверхностный), форма живота (рельеф мышц передней стенки, напряжение мышц, наличие деформации), гиперестезия кожи живота, наличие симптомов раздражения брюшины, исчезновение печеночной тупости (воздух в брюшной полости), притупление в отлогих местах (жидкость), аускультивно — резонирование шумов грудной клетки до уровня пупка, шум трения плевры в области реберной дуги и эпигастрии, а также сухость языка, вздутие кишечника, неотхождение газов и отсутствие стула, а в первые часы — несоответствие частоты пульса температуры тела и общему состоянию больного.
- Экстренно выполнить обзорную рентгенографию органов брюшной полости стоя (поддиафрагмальньгх пространств) или лежа на левом боку (при тяжелом состоянии больного). В сомнительных случаях следует дать больному выпить 40-60 мл водорастворимого контрастного вещества (кардиотраст, урографин, гипак и др.) и повторить рентгенографию органов брюшной полости (определить наличие выхода контраста за пределы контура желудка) или через зонд ввести в желудок 300-500 cmi воздуха и сделать пневмограмму.
- В сомнительных случаях показана экстренная эзофагофиброгастроскопия и лапароскопия.
- Выполнить дополнительные лабораторные исследования, ЭКГ и консультации смежных специалистов.
ЬНЫЙ ДИАГНОЗ
Дифференциальную диагностику следует проводить с острым холециститом, острым панкреатитом острым гастритом, флегмоной желудка, острым аппендицитом, печеночной коликой, кишечной непроходимостью, пневмонией, диафрагмальным плевритом, инфарктом миокарда, расслаивающейся аневризмой брюшной аорты, тромбозом сосудов брыжейки, внематочной беременностью.
ХИРУРГИЧЕСКАЯ ТАКТИКА
Перфоративная язва желудка и 12-перстной кишки служит абсолютным показанием для экстренной операции. Необходимо выполнить экстренную лапаротомию, удалить из брюшной полости излившееся содержимое желудка и 12- перстной кишки, обнаружить место перфорации и определить объем операции. Если операционная находка не соответствует дооперационному диагнозу, то провести ревизию верхнего этажа брюшной полости, обратив внимание, не поступает ли экссудат из Винслова отверстия, вскрыть желудочно-ободочную связку, осмотреть заднюю стенку
желудка и поджелудочную железу.
Оптимальным вариантом лечения прободной язвы в условиях неотложной хирургии является ушивание перфоративной язвы с обязательным дренированием брюшной полости. Ушивание может быть произведено через лапаротомию или эндохирургическим путем, в зависимости от обстоятельств.
Наряду с общепринятыми методиками исследования больных, перенесших ушивание прободной язвы, таких как рентгеновские, эндоскопические и др. методы, при выборе тактики лечения больных, или способа оперативного пособия обязательно проводятся:
- компьютерная рН-метрия по модифицированной методике Лея;
- компьютерное исследование моторики желудка и 12-перстной кишки;
- исследование реакции симпатической и парасимпатической нервной системы с компьютерной обработкой полученных данных.
Видео:Перфоративная язваСкачать

Эти исследования проводятся через 2 месяца после ушивания прободной язвы. Они позволяют выделить следующие группы больных:
- которые могут успешно лечиться консервативно (таких больных, перенесших ушивание перфоративной язвы может быть от 20% до 65%);
- которым показана селективная проксимальная ваготомия с возможным сочетанием с дренирующими операциями, или антрумэктомией (таких больных, перенесших ушивание прободной язвы может быть 3% — 5%);
- которым показаны резекционные способы лечения, дифференцировано, по показаниям типа Бильрот — 1 или Бильрот — 2.
Тот или иной способ лечения в экстренном порядке может быть
выполнен, если ранее больной прошел исследование по предполагаемой схеме и у него был ранее (до перфорации язвы) определен способ лечения, или оперативного пособия. Если этого не было сделано, во всех случаях, независимо от квалификации хирургов или наличия (отсутствия) перитонита необходимо ушить язву. Через 2-3 месяца больного дообследовать и дальше решать тактику его лечения.
При отсутствии названных методов исследования, объем и метод хирургического пособия определяется следующими факторами:
- квалификацией хирургической бригады;
- сроками доставки больного от начала перфорации;
- локализацией и размерами язвенного дефекта;
- вариантом клинического течения язвенной болезни (длительность страдания, наличие или отсутствие сочетанных осложнений язвенной болезни);
- возрастом больного;
- сопутствующими заболеваниями;
- оснащенностью современной лапароскопической аппаратурой.
Ушивание при этом следует выполнять при отсутствии показаний или условий для резекции желудка или ваготомии (у лиц молодого возраста, при отсутствии язвенного анамнеза и малигнизации язвы).
Ушивание язвы показана также больным старческого возраста с тяжелыми заболеваниями сердечно-сосудистой, дыхательной систем, другими сопутствующими заболеваниями, когда тяжесть общего заболевания диктует необходимость сокращения до минимума объема и продолжительности операции (в связи с высокой степенью операционного риска).
Ушивание целесообразно выполнять двухрядным швом в поперечном направлении к продольной оси желудка. Широкое распространение получили методы М.И. Островского, Д.П. Чухриенко, И.И. Неймарка.
По методу М.И. Островского швы накладывают через все слои стенки желудка к поперечно продольной оси органов. Поверх этажа швов накладывают серозные швы, к которым фиксируют сальник на ножке.
При ушивании перфоративной язвы желудка по методу Д.П. Чухриенко сальник на ножке не подвязывают, а подшивают к окружности ушитой язвы.
Видео:Что такое прободная язва желудка или двенадцатиперстной кишки?Скачать

Метод И.И. Неймарка заключается в наложении швов вдоль продольной оси желудка в пределах здоровых тканей со вколом и выколом на одной и другой стороне от язвы. Шов не должен проникать через слизистую оболочку в просвет желудка. Второй ряд швов не накладывается. По окружности язвы фиксируется сальник. Швы должны быть из капроновых или лавсановых нитей. При наличии большого инфильтрата вокруг язвы в связи с опасностью прорезывания швов применяют тампонаду перфорации по методу В.И. Оппеля -И.Н. Поликарпова (рис.2).
Радикальными операциями при перфоративных желудочных язвах являются резекции желудка, а при дуоденальных возможны различные виды ваготомии с дренирующими операциями. Условия их выполнения следующие: ранние сроки доставки больных после перфорации (первые 6 часов, когда нет разлитого фибринозно-гнойного перитонита) тяжесть состояния больного позволяет выполнить операцию, наличие хирурга высокой квалификации, обеспеченность инструментами, аппаратурой и подготовленными ассистентами.
Показанием к резекции желудка при перфоративной язве желудка следует считать:
- длительный язвенный анамнез;
- наличие сочетания нескольких осложнений язвенной болезни;
- пилородуоденальный стеноз II — IV степени;
- недавно проведенный полноценный курс консервативной противоязвенной терапии (6 месяцев);
- большие размеры язвы (более 2 см);
- полный или неполный отрыв желудка от 12-перстной кишки при перфорации язвы.
При выполнении операции резекции желудка по Бильрот — 2 при гигантских язвах задней стенки 12-перстной кишки (3 см и больше) для ушивания ее культи следует применять методы, Юдина, Ниссена, Магяшина, Русанова, Чернова-Таранова.
У больных с перфоративной язвой возможно выполнение органосохраняющих операций — селективной проксимальной ваготомии с иссечением язвы и пилоропластикой. При сочетании перфоративной язвы 12-перстной кишки с кровотечением, пенетрацией или стенозом операцией выбора следует считать резекцию 2/3 желудка или антрумэктомию с селективной проксимальной ваготомией.
При выполнении селективной проксимальной ваготомии целесообразно использовать интраоперационную рН-метрию для контроля полноты ваготомии.
Перед ушиванием раны брюшной стенки необходимо выполнить санацию брюшной полости, особенно подпеченочного и поддиафрагмальных пространств, и полость малого таза.
В настоящее время широко внедряется в клиническую практику лапароскопическое ушивание перфоративных язв. Показано лицам
молодой возрастной группы, когда отсутствует невыраженный язвенный анамнез и происходит перфорация так называемой «немой» язвы, при отсутствии других сочетанных осложнений язвенной болезни.
Видео:Схема ушивания прободной язвы желудкаСкачать

В заключение вопросов лечения прободной язвы желудка и 12-перстной кишки следует еще отметить, что оптимальным вариантом является ушивание прободной язвы, а затем через 2-3 месяца тщательное исследование по предлагаемой схеме. Далее больные делятся на две группы: 1) кто может успешно лечиться консервативно; 2) кому показан тот или иной метод оперативного лечения. Такая тактика позволяет значительно улучшить результаты лечения больных язвенной болезнью желудка и 12-перстной кишки.
ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД
После операции ушивания перфоративной язвы больные обычно находятся в палате интенсивной терапии хирургического отделения. В реанимационное отделение госпитализируются наиболее тяжелые больные, оперированные на фоне перитонита, тяжелых сопутствующих заболеваний, больные, которым выполнена резекция желудка. Послеоперационная терапия должна включать:
- введение назогастрального зонда на 2-3 суток для декомпрессии желудка;
- наркотические анальгетики (промедол, омнопон);
- инфузионную терапию (в объеме 3 0-40 мл/кг массы тела в сутки): глюкозо-электролитные растворы, коллоидно-осмотические препараты (полиглюкин, желатиноль) и белковые средства (плазма, альбумин, протеин). По показаниям, средства, влияющие на микроциркуляцию (реополиглюкин) и дезинтоксикационные средства;
- Н2-блокаторы гистамина, предпочтительнее квамател, как имеющий инъекционную форму;
- М-холинолитики периферического действия (атропин, платифиллин, папаверин, но-шпа и др.);
- дыхательные аналептики (сульфокамфокаин, камфора и др.);
- антигистаминные (димедрол, пипольфен, супрастин) и седативные средства;
- антибиотики широкого спектра действия (цефалоспорины 3-4 поколений и др.);
- противоязвенная терапия;
- сердечные гликозиды по показаниям;
- витамины (С, В1,В6, В12 и др.);
- парентеральное питание в течение 3-5 дней (аминокислотные препараты, 1,3-2,0 г аминокислоты на 1 кг массы тела в сутки, углеводы — 150,0-200,0 г в сутки, жировые эмульсии из расчета 1,0-1,5 г жира на 1 кг массы тела в сутки);
- анаболические стероиды (нерабол, феноболил, ретаболил);
- стимуляцию деятельности кишечника: церукал, прозерин, ацеклидин, питуитрин, реглан, церукал, бромоприд, убретид, внутривенное введение гипертонического раствора хлористого натрия, электростимуляцию кишечника, лечебную физкультуру и др.;
- дыхательную гимнастику, кислородотерапию, симптоматическую терапию, квалифицированный уход;
- мочегонные средства (лазикс, эуфиллин и др.) по показаниям;
- транквилизаторы и другие препараты центрального действия (сульпирид, эглонил, тримипрамин).
ПОСЛЕОПЕРАЦИОННЫЕ ОСЛОЖНЕНИЯ
- Несостоятельность швов ушитой перфоративной язвы.
Несостоятельность швов связана, как правило, с их прорезыванием в результате слабости неполноценных тканей в зоне язвы или технических погрешностей. Наличие несостоятельности швов ведет к развитию перитонита и требует срочной релапаротомии. Результаты лечения во многом зависят от сроков диагностики этого осложнения. В этих случаях ценным диагностическим приемом является дача больному 1-2 глотков водорастворимого контраста дня выявления несостоятельности швов, что позволяет на рентгенограмме выявить выход контрастного вещества за пределы полого органа. Другими информативными методами исследования являются фиброгастродуоденоскопия и лапароскопия.
Повторное ушивание язвы требует экономного иссечения омертвевших тканей на месте дефекта стенки с целью ушивания полноценных тканей и перитонизацию их сальником на ножке. К этому месту следует подвести через отдельный разрез силиконовый дренаж. Обязательным этапом в этих случаях является установка двухпросветного чрезназального зонда для декомпрессии и раннего энтерального зондового питания.
- Желудочно-кишечное кровотечение.
Грозным осложнением в послеоперационном периоде является желудочно-кишечное кровотечение, которое возникает из ушитой язвы, или из второй язвы желудка и 12-перстной кишки. При кровотечении необходимо выполнить иссечение язвы с ушиванием, или резекцию желудка (при отсутствии разлитого перитонита). У ослабленных больных пожилого и старческого возраста возможно ограничиться прошиванием места кровотечения.
- Нарушение эвакуации из желудка.
В послеоперационном периоде нарушение эвакуации из желудка проявляется срыгиванием и рвотой. Это осложнение может быть обусловлено функциональным состоянием желудочно-кишечного тракта или иметь механическую природу. С диагностической и лечебной целью в этих случаях показано введение назогастрального зонда и эвакуация содержимого из желудка. Одновременно больному осуществляют парентеральное питание, коррекцию электролитов и активную борьбу с послеоперационным парезом кишечника (гипертонический раствор хлорида натрия внутривенно, прозерин по 1 мл 2-3 раза в день подкожно, двухсторонняя новокаиновая паранефральная блокада и др.). Необходимо рентгенологическое обследование желудка с целью установления причины непроходимости.
Если после проведенной в течении 5-6 дней консервативной терапии, несмотря на отсутствие пареза кишечника, явления застоя в желудке не разрешаются или рентгенологически определяется непроходимость анастомоза — показана релапаротомия.
Механические причины эвакуации из желудка при ушивании язвы могут быть следующие:
- наличие стеноза не выявленного во время операции;
- сужение области привратника в результате ушивания (дефект техники);
- резко выраженный перигастрит и перидуоденит.
При наличии механической причины нарушения эвакуации содержимого из желудка следует выполнить резекцию желудка. У больных с крайне высокой степенью операционного риска показано наложение гастроеюноанастомоза.
- Гнойные осложнения брюшной полости.
К этой группе осложнений относятся поддиафрагмальный, подпеченочный абсцессы, абсцесс Дугласова пространства и межкишечные абсцессы. Эти осложнения чаще всего связаны недостаточно тщательным туалетом брюшной полости, а также вирулентностью микроорганизмов. Для своевременной диагностики гнойных осложнений брюшной полости следует своевременно обращать внимание на появление болей в животе, наличие упорного пареза желудочно-кишечного тракта, гипертермии, увеличение ЧСС, воспалительные сдвиги в лейкоцитарной формуле.
С целью инструментальной диагностики внутрибрюшинньгх осложнений показано применение эндоскопических, рентгенологических, ультразвуковых, радионуклидных, ангиографических исследований, компьютерной и магнито-резонансной томографии.
Видео:Перфоративная язваСкачать

При наличии клинических лабораторно-инструментальных данных о развитии внутрибрюшных гнойных осложнений показано вскрытие и дренирование гнойников с использованием стандартных доступов (подпеченочный, поддиафрагмальный абсцесс, абсцесс Дугласова пространства и др.).
Список литературы:
- Клиническая хирургия: национальное руководство : в 3 т. / под ред. В.С. Савельева, А.И. Кириенко. – М. : ГЭОТАР-Медиа, 2009. – Т.П. – 832 с.
- Методическая разработка к практическому занятию «Язвенная болезнь желудка и ДПК, осложнённая перфорацией» Изд. УГМА, Екатеринбург, 2011 — 20 с.
📺 Видео
Прободная (перфоративная) язва желудка, 12 перстной кишки: симптомы, что это такое?Скачать

Прикрытая прободная язваСкачать

Лапароскопическое ушивание перфоративной язвы двенадцатиперстной кишкиСкачать

Лекция: Осложнения язвенной болезни желудка: перфорация и стенозСкачать

Прободная язва. Каковы причины? Какие симптомы? Как лечить?Скачать

Что такое язва желудка и двенадцатиперстной кишки?Скачать

Язвенная болезнь желудка - причины, симптомы (лекция) OsmosisСкачать

Прободная язва. Лапароскопическая операция.Скачать
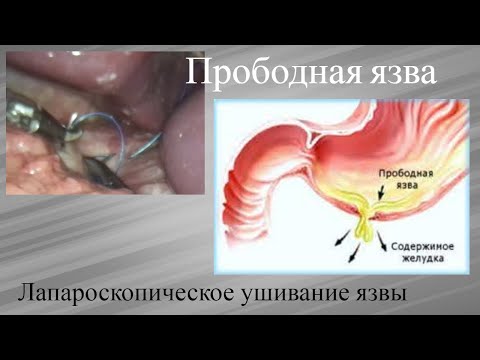
перфоративная язва передней стенки луковицы 12 п.к.Скачать

Перфорация язвы желудка. Тактика хирурга в условиях приемного покоя. Прободная?Скачать

Лапароскопическое ушивание перфоративной язвыСкачать

Прободная язва желудкаСкачать

Лапароскопическое ушивание перфоративной язвы двенадцатиперстной кишкиСкачать

Прободная язва желудка. Причины и лечение / ЗдравствуйтеСкачать