Определение. Пневмония — острое инфекционное заболевание, преимущественно бактериальной этиологии, поражающее респираторные отделы легких с внутриальвеолярной экссудацией, инфильтрацией клетками воспаления и пропитывание паренхимы экссудатом, наличием клинико-рентгенологических признаков воспаления.
Распространенность пневмонии составляет 3—15 человек на 1000 населения в год, а в группе старше 60 лет — 20—25/1000. В стационарном лечении нуждается 20—25% больных пневмонией. Смертельные исходы при внебольничных пневмониях отмечаются, главным образом, в старшей возрастной группе с наличием сопутствующей хронической патологии и достигают 20—50%.
Классификация
- Этиологическая группа (пневмококковая, стафилоккоковая, вирусная ит.д.)
А. Внебольничные (первичные, возникают вне больничной обстановки)
Б. Госпитальные (нозокомиальные, внутрибольничные развиваются через 48-72 часа после госпитализации)
В. Аспирационные
Г. Иммунодефицитные ( у больных с иммунодефицитом, ВИЧ инфекцией)
- Локализация и протяженность пневмонии
А. Односторонняя :
- Очаговая (бронхопневмония) воспалительный процесс захватывает участки легочной ткани – альвеолы и смежные с ним бронхи
- Долевая или крупозная быстрое вовлечение в процесс целой доли и прилежащего участка плевры
- Интерстициальная – преимущественное поражение соединительнотканной ( межуточной ) ткани легких
Б.Двусторонняя
А. Легочные: плеврит, абсцесс, гангрена легких , острая дыхательная недостаточность.
Б. Внелёгочные: острое легочное сердце, инфекционно-токсический шок, миокардит, психозы, острый гломерулонефрит, ДВС синдром.
- Фаза заболевания: разгар, разрешение, реконвалесценция, 4-х недельное и более затяжное течение.
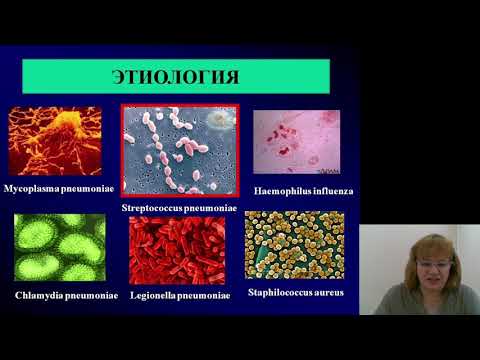
Этиология
Пневмония вызывается неспецифической патогенной или условно-патогенной флорой при нарушении естественных механизмов защиты организма.
Основными возбудителями внебольничных пневмоний являются пневмококк (30%), микоплазма, легионелла, гемофильная палочка (чаще у курильщиков 5-18%), маракселла и стафилококк, главным образом при тяжелом течении заболевания. Вирусные инфекции являются причиной 5% всех внебольничных пневмоний.
Основными возбудителями внутрибольничных пневмоний являются стафилококк, кишечная палочка, протей, клебсиела.
Основными возбудителями пневмоний у лиц с иммунодефицитом являются цитомегаловирус, микобактерия туберкулеза (особенно у ВИЧ-инфицированных)
Аспирационная пневмония возникает у лиц с нарушением сознания (алкоголизм, наркомания, инсульт, бессознательное состояние) при аспирации рвотных масс и содержащейся в них микрофлоры, нарушение кашлевого рефлексии и мукоцилиарного клиренса.
Видео:3 курс СФ. Лекция на тему: "Пневмонии"Скачать
Способствующими факторами у большинства заболевших пневмонией являются переохлаждение, перепады температуры окружающего воздуха, сквозняки, ОРВИ, курение, промышленное загрязнение воздуха, послеоперационный период, сердечная недостаточность, старость, стрессы.
Патогенез
Выделяют 4 патогенетических механизма развития пневмонии: аспирация секрета ротоглотки, вдыхание аэрозоля, содержащего микроорганизмы, гематогенное распространение из внелегочного очага инфекции, непосредственное распространение из соседних очагов инфекции (абсцесс печени).
Причины развития пневмонии могут быть: снижение эффективности защитных механизмов: (очищение и согревание воздуха в ВДП, разветвление бронхов, кашель, колебательные движения ресничек и т.д) так и массивные дозы микроорганизмов.
По клинико-морфологическим признакам выделяют крупозную (долевую) , очаговую (дольковую или бронхопневмонию).
В течении крупозной пневмонии выделяют стадии:
- Стадия прилива — характеризуется гиперемией легочной ткани, нарушением проходимости капилляров, с нарастанием воспалительного отека. В отечной жидкости определяется большое количество микроорганизмов. Длительность от 12 часов до 3-х суток;
- Стадия красного опеченения. Вследствие диапедеза эритроцитов и выпота белков плазмы (фибриногена), в альвеолы и мелкие бронхи, пораженный участок становится безвоздушным, плотным, красного цвета, с характерной зернистостью на разрезе. От 1 до 3-х суток
- Стадия серого опеченения. Происходит заполнение альвеол большим количеством нейтрофилов, вследствие чего, легкие на разрезе имеют серовато-желтый цвет, сохраняется зернистость. Под микроскопом видны нейтрофилы с фагоцитированными пневмококками. Продолжительность стадии от 2 до 6 суток.
- Стадия разрешения. Характеризуется постепенным растворением фибрина, происходит слущивание альвеолярного эпителия, заполнение альвеол макрофагами. Которые фагоцитируют нейтрофилы, содержащие пневмококки. Зернистость постепенно исчезает. Продолжительность этой стадии зависит от распространенности процесса, вирулентности микроба, проводимой терапии и других причин.
ПРИМЕР ФОРМУЛИРОВКИ ДИАГНОЗА:
Внебольничная правосторонняя долевая пневмония, тяжелое течение. Правосторонний экссудативный плеврит. ДН II степени.
Клиническая картина.
Внебольничная пневмония Зависит от: возбудителя (пневмококк, микоплазма, легионелла, стафилококк, хламидии и др.), тяжести течения болезни, осложнений.
ДОЛЕВАЯ (КРУПОЗНАЯ) ПНЕВМОНИЯ) начинается внезапно с озноба, головной боли и боли в грудной клетке на стороне поражения, усиливающейся при дыхании и кашле. Боли могут иррадировать в брюшную полость, симулируя картину «острого живота». Беспокоит также одышка, сухой кашель, чувство разбитости. Лихорадка постоянного типа, Т 39-40*С.
Пациенты возбуждены, часто нарушен сон, из-за выраженной интоксикации может быть тошнота, рвота, так же может развиться острый психоз.
Объективно:
В первые 1-2 дня болезни
Видео:ПНЕВМОНИЯ — причины, симптомы, патогенез, диагностика, лечениеСкачать
ОСМОТР. Одышка в покое, умеренный или резко выраженный цианоз лица. В дыхании участвуют крылья носа. Пораженная половина грудной клетки отстает при дыхании.
ПЕРКУССИЯ. Укорочение перкуторного звука над пораженной долей.
АУСКУЛЬТАЦИЯ. В области укорочения перкуторного звука выслушивается начальная крепитация.
На 3-4 день сохраняется интоксикационный синдром. Кашель становится влажным. Появляется скудная вязкая мокрота, прилипает к посуде из-за большого количества фибрина, цвет мокроты бурый или «ржавый», из-за наличия эритроцитов. Одышка до 40 в минуту. Боли в грудной клетке могут нарастать. На губах, крыльях носа появляются герпетические высыпания, сохраняется цианоз. Голосовое дрожание усилено.
ПЕРКУТОРНО. Притупление, позже тупость над областью поражения.
АУСКУЛЬТАЦИЯ. Над местом тупости бронхиальное дыхание. Может выслушиваться шум трения плевры. Бронхофония усилена.
Температура держится 5-7 дней.
При тяжелом течение может быть падение АД, тахикардия, нарушение сердечного ритма. В разгар заболевания наблюдается увеличение размеров печени и желтушность склер. Иногда токсичная почка (белок, эритроциты в моче, олигурия). Аппетит отсутствует, язык обложен. Слизистая рта сухая, запор. Со стороны нервной системы:- бред, менингиальные явления с ригидностью мышц затылка, помрачение сознания.
К концу недели падает температура, общее состояние улучшается. Кашель беспокоит меньше, увеличивается количество мокроты. Которая легче откашливается и светлеет. Заживает герпес, уменьшается цианоз.
Уменьшается перкуторная тупость. При аускультации выслушивается крепитация разрешения, влажные и сухие хрипы, голосовое дрожание и бронхофония становятся слабее.
При благоприятном течении постепенно все патологические изменения проходят.
ОЧАГОВАЯ ПНЕВМОНИЯ (БРОНХОПНЕВМОНИЯ) — отличается от крупозной тем, что отсутствует стадийность патанатомической картины. В очаге могут наблюдаться в различных участках разные стадии (гиперемии, опеченения, разрешения), поэтому на разрезе очаг воспаления имеет пестрый вид.
Начинается остро, с повышением температуры до 38 – 39*С и озноба, или постепенно, с субфебрильной температуры на фоне продромальных явлений.
Видео:Пульмонолог Новикова Л.Н.: Внебольничная пневмония: этиология, особ-ти течения, диаг-ка и лечениеСкачать
Жалобы: кашель сухой или с мокротой, болей в грудной клетке может не быть, симптомы интоксикации, общая слабость, головная боль. Одышка зависит от очага поражения. Мокрота слизисто-гнойная, слизистая или гнойная.
ПЕРКУТОРНО: притупление над очагом воспаления.
АУСКУЛЬТАТИВНО: На фоне жесткого дыхания на ограниченном участке звучные влажные мелкопузырчатые хрипы, а также сухие рассеянные, из-за сопутствующего бронхита.
При благоприятном течении рассасывание пневмонического очага заканчивается к концу 3-4 недели. Однако нередко наблюдаются случаи вялого, эатяжного течения пневмонии с наличием осложнений.
Пневмонии у лиц пожилого возраста характеризуются следующими клиническими особенностями:
- отсутствие острого начала заболевания;
- отсутствие болевого синдрома;
- отсутствие или слабая выраженность локальных клинических и рентгенологических признаков пневмонии;
- наличие одышки, не связанной с другими причинами (наличие сердечной недостаточности, хронических обструктивных болезней легких и др.);
- обострение и/или появление признаков декомпенсации сопутствующих заболеваний (усиление или появление признаков сердечной или дыхательной недостаточности, нарушений ритма сердца и др.), которые могут выступать в клинической картине на первый план.
Атипичная пневмония. Причиной атипичных пневмоний являются внутриклеточные возбудители: легионеллы, микоплазмы, хламидии.
Пневмония, вызванная легионеллой. Протекает чаще как двусторонняя долевая, полисегментарная, иногда как тотальная с тяжелой интоксикацией, инфекционно-токсическим шоком, дыхательной недостаточностью, интерстициальным отеком легкого, поражением почек, кишечника.
Микоплазменная пневмония. Часто встречается у молодых пациентов на фоне вспышки микоплазменной инфекции. Характерно: раннее развитие болезни на фоне ОРЗ (в первые три дня болезни). Течение пневмонии может быть различным — от стертого (недомогание, артралгии, головная боль, субфебрилитет) до тяжелого с выраженной интоксикацией. Отмечаются одышка, упорный кашель со скудным количеством мокроты.
Хламидийная пневмония. Может начинаться внезапно с сильного озноба и повышения температуры тела до 40 °С и более или с постепенного, в течение 2—3 суток, повышения температуры. Протекает тяжело.
Внутрибольничная пневмония
Диагноз ставится при возникновении легочного инфильтрата через 48 часов и более после госпитализации пациента. Критерии пневмонии: появление лихорадки, отделения гнойной мокроты, лейкоцитоза.
Осложнения пневмонии: плеврит, эмпиема плевры, абсцесс легкого, гангрена легкого, острая дыхательная недостаточность, инфекционно-токсический шок, инфекционно-аллергический миокардит
При неполном рассасывании экссудата происходит склерозирование участка легочной ткани на месте пневмонии (пневмосклероз).
Видео:Профессор Казанцев В.А.: Внебольничная пневмония: современные подходы к лечению пациентовСкачать

ДИФДИАГНОЗ. Проводит с
- инфильтративным туберкулезом легких,
Диагностика
Лабораторные методы
Общий анализ крови: отмечаются нейтрофильный лейкоцитоз со сдвигом формулы влево, ускорение СОЭ, при крупозной пневмонии достигать 50-60 мм/час.
Биохимический анализ крови: повышение уровня a и g-глобулинов, снижение альбуминов, сиаловых кислот, фибриногена, появляется С-реактивный белок.
Общий анализ мочи: может появиться белок, цилиндры, иногда микрогематурия.
Исследование мокроты:
Общий анализ мокроты: цвет, наличие большого количества лейкоцитов, эритроциты, окраска мокроты по Грамму (выявление Гр + или ГР – флоры)
Бактериологический посев мокроты на выявление возбудителя и чувствительности к антибиотикам.
Бактериоскопическое исследование на выявление КУБ (3-х кратно).
Инструментальные методы исследования
Рентгенологическое исследование это основной метод диагностики пневмоний: при долевой пневмонии — наличие инфильтрата – интенсивное гомогенное затемнение, усиление легочного рисунка, сохраняется в течение 2-3 недель, при бронхопневмонии наличие группы сливающихся очаговых теней размером 1-1,5 см
Видео:Пневмонии. 17.03.23.Скачать

Фибробронхоскопия
проводится для получения секрета нижних дыхательных путей при отсутствии мокроты, позволяет увидеть нижние дыхательные пути.
РКТ
проведение показано при сомнениях в диагнозах.
ФВД
при пневмонии не обязательно
ЭКГ
синусовая тахикардия
По стандарту:
Клиническое обследование: анамнез — острое начало. Жалобы – интоксикационный и бронхолегочно-плевральный синдромы: повышение t° тела до высоких цифр, кашель сухой или с мокротой, боль в грудной клетке, одышка. Аускультативные проявления пневмонии над пораженными участками легких (влажные хрипы)
Лабораторная диагностика:
Общий ан. крови (лейкоцитоз или лейкопения, нейтрофильный сдвиг)
Биохимическое исследование крови: мочевина, креатинин, электролиты (K, Na, Ca), аланинамино-трансфераза (далее-АлАТ), аспартатамино-трансфераза (далее-АсАТ)
Исследование мокроты: микроскопия, окраска мазка по Граму, бактериологический посев мокроты с определением количество объемных единиц в мл (далее-КОЕ/мл) и чувствительности к антибиотикам
Общий ан. мочи
Обзорная рентгенограмма легких в прямой и боковой проекциях (инфильтрация в виде очагов, сливная, плевральный экссудат, деструктивные изменения).
Осложнения:
- абсцедирование (снижение иммунитета, высокая вирулентность);
- постпневмонический пневмосклероз (если не произошло полного разрешения пневмонии);
- острая сердечно-сосудистая недостаточность (инфекционно-токсический шок);
- упорная артериальная гипотензия (снижение сосудистого тонуса);
- отек легких (токсическое воздействие на капилляры и острая левожелудочковая недостаточность);
- острая правожелудочковая недостаточность (при наличии в анамнезе хронических обструктивных заболеваний легких);
- острая дыхательная недостаточность (выключение из дыхания большого объема легочной ткани);
- экссудативный плеврит (пара- или метапневмонический);
- острые психозы (при хр. алкоголизме);
Видео:Лекция академика Чучалина А.Г. по теме «Пневмонии 2020»Скачать

Дифдиагностику проводят с:
- инфильтративным туберкулезом легких,
Лечение
По стандарту:
Госпитализация. Лечение пневмонии с легким, среднетяжелым и тяжелым течением проводится в условиях стационара: антибиотики назначаются в вену или в мышцу До момента госпитализации — эмпирическая терапия: амоксициллин 1 г — 2-3 раза/сут внутрь. Нетяжелые формы внебольничных пневмоний можно лечить амбулаторно.
Критерии тяжести
- Тахипноэ – ЧДД ³ 30/мин, расстройства ритма дыхания
- Гипотония — ДАД
🎦 Видео
Лекция: «Внебольничная пневмония: диагностика и лечение с позиций доказательной медицины».Скачать

Педиатрия №8 "Пневмонии у детей"Скачать

О пневмонии простым языком. Симптомы и лечение пневмонииСкачать

Фак. терапия (Внутренние болезни). ПневмонииСкачать
Пневмония или воспаление легких. Причины заболевания, симптомы и лечение.Скачать

ПНЕВМОНИИСкачать

Пульмонолог Середа В.П.: Внебольничные пневмонииСкачать

Пневмония. Коршунова Л.В.Скачать

Пневмония - причины, симптомы, лечениеСкачать

Атипичная пневмония - Микоплазма пневмонии (M.pneumoniae) - клиника, диагностика, лечениеСкачать

Внебольничная пневмония - обновленнаяСкачать

Лекция: «Больной с пневмонией в ОРИТ»Скачать

Трудности рентгенологической диагностики пневмонии Тюрин И ЕСкачать
Лекция академика Александра Чучалина «Пневмония – 2020»Скачать













